17/03/2018
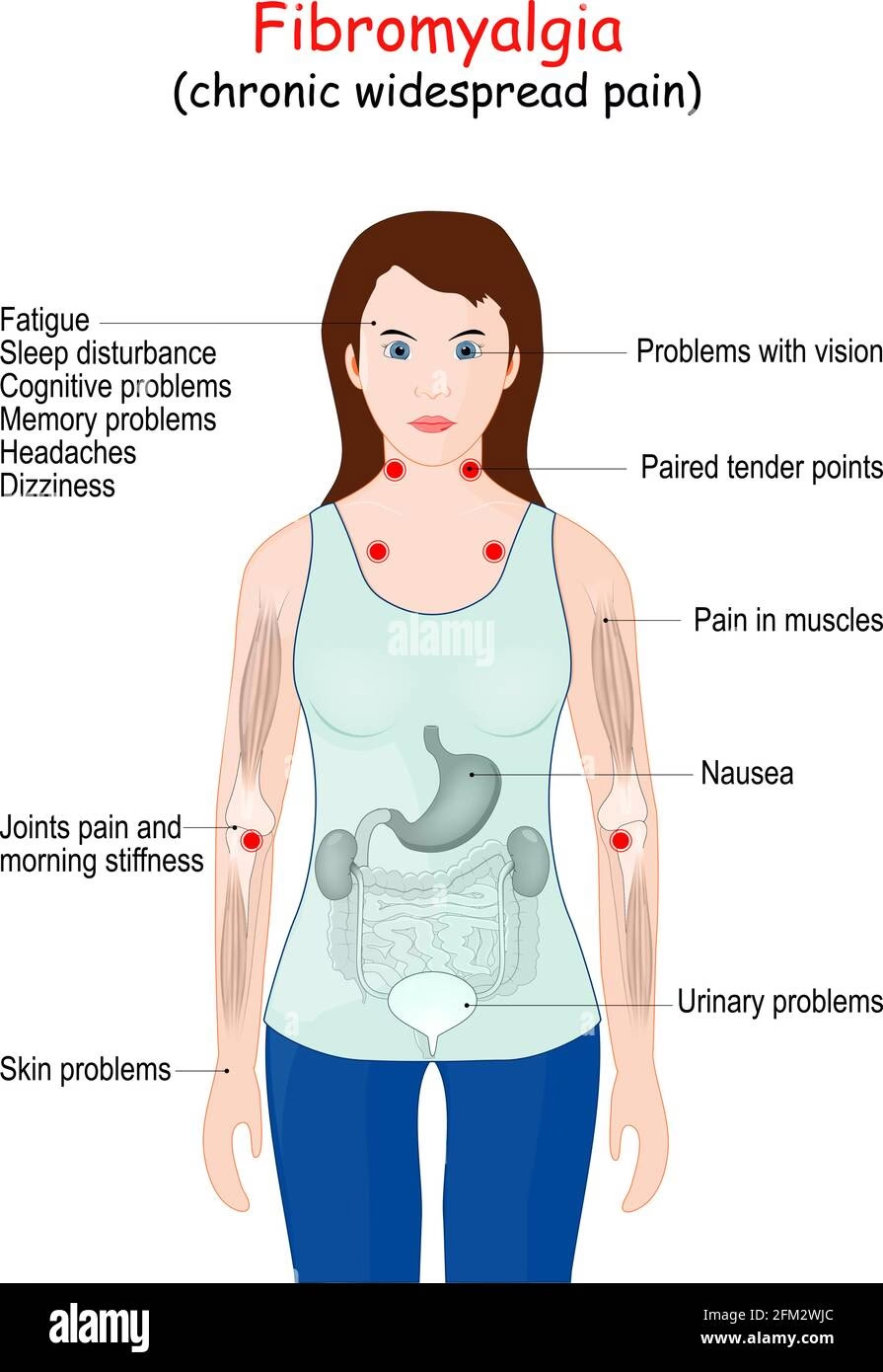
La fibromialgia es una enfermedad compleja y multisintomática que afecta a millones de personas en todo el mundo, causando dolor crónico generalizado, fatiga y una serie de otros síntomas debilitantes. Durante mucho tiempo, su naturaleza ha sido objeto de debate en la comunidad médica, e incluso su existencia fue puesta en duda en el pasado. Sin embargo, la investigación ha avanzado significativamente, y aunque aún no hay una respuesta definitiva, la opinión está empezando a inclinarse hacia una nueva y sorprendente posibilidad: que la fibromialgia podría ser una enfermedad autoinmune.
Una enfermedad autoinmune es aquella en la que el sistema inmunológico del cuerpo, que normalmente defiende contra invasores como virus y bacterias, ataca por error a sus propias células y tejidos sanos, causando daño, inflamación o enfermedad. Estas afecciones pueden ser específicas de un órgano o afectar múltiples sistemas en todo el cuerpo. Ejemplos bien conocidos incluyen la artritis reumatoide, el lupus, la esclerosis múltiple y la enfermedad de Sjögren.
Históricamente, a la fibromialgia se la clasificó inicialmente como una afección similar a la artritis por algunos médicos que creían en su existencia. Muchos expertos sospechaban de la autoinmunidad debido a sus similitudes con enfermedades autoinmunes conocidas, como el lupus, la enfermedad de Sjögren, la artritis reumatoide y la esclerosis múltiple. Sin embargo, la investigación temprana no logró encontrar los sellos distintivos de las enfermedades autoinmunes, como el daño tisular directo causado por el ataque inmune, la inflamación generalizada como parte del proceso inmune y de curación, o la presencia de autoanticuerpos (proteínas del sistema inmune que atacan partes del propio cuerpo).
Más tarde, la fibromialgia fue considerada una condición de dolor principalmente neurológica o neuroinmune. Se desarrolló el término síndrome de sensibilidad central como un término general para la fibromialgia y enfermedades relacionadas, incluyendo la encefalomielitis miálgica/síndrome de fatiga crónica, el síndrome del intestino irritable y la migraña. Estas afecciones comparten la característica de una respuesta amplificada a los estímulos en el sistema nervioso central, un fenómeno conocido como sensibilización central.
Sin embargo, la perspectiva está cambiando. La investigación más reciente sugiere que la fibromialgia no carece en realidad de esos sellos distintivos de la autoinmunidad. Se ha encontrado evidencia de daño (neuropatía de fibra pequeña), inflamación (específicamente neuroinflamación en el cerebro y la médula espinal) y, lo más notable, la presencia de autoanticuerpos.
La Investigación Actual: Hallazgos Clave
La fibromialgia siempre ha tenido un parecido sorprendente con las enfermedades autoinmunes. Un estudio publicado en 2019 describió los muchos factores que tienen en común:
- Con frecuencia son desencadenadas por traumas e infecciones.
- Varios patógenos pueden aumentar el riesgo (virus de Epstein-Barr, virus del herpes simple, hepatitis C).
- Pueden desarrollarse poco después de la vacunación, la implantación de prótesis mamarias de silicona o la inyección de aceite mineral.
- Son más comunes en mujeres.
- Involucran diferencias genéticas conocidas por predisponer a la autoinmunidad.
- A menudo ocurren junto con otras enfermedades autoinmunes.
- La evidencia muestra activación del sistema inmune adaptativo.
Descubrimiento de Autoanticuerpos
Los investigadores creen que pueden haber encontrado la pieza clave de la autoinmunidad en la fibromialgia: la presencia de autoanticuerpos. Descubrieron que varios autoanticuerpos estaban inusualmente elevados en personas con fibromialgia. Estos incluyen autoanticuerpos contra:
- Serotonina: Un neurotransmisor y hormona conocida por estar desregulada en la fibromialgia.
- Gangliósidos: Un tipo de molécula en el cerebro vinculada a varias afecciones neurodegenerativas.
- Fosfolípidos: Moléculas que forman barreras protectoras alrededor de las células y regulan procesos celulares.
- Músculo liso: Músculos ubicados en órganos, bajo control involuntario.
- Músculo estriado: Músculos esqueléticos, bajo control voluntario.
- Glándulas productoras de humedad: Los mismos autoanticuerpos que en la enfermedad de Sjögren, que afectan las glándulas productoras de humedad en las membranas mucosas.
- Glándula tiroides: Los mismos autoanticuerpos que en la tiroiditis de Hashimoto, una enfermedad tiroidea autoinmune.
Es importante señalar que ninguno de estos autoanticuerpos se encontró en todas las personas con fibromialgia. Las tasas variaron, pero la prevalencia de algunos, como los autoanticuerpos contra la serotonina y los gangliósidos, fue particularmente alta en ciertos estudios. Los gangliósidos, en particular, pueden ser un aspecto importante de la autoinmunidad en la fibromialgia, ya que se cree que están involucrados en la neuropatía de fibra pequeña.
La investigación ha proporcionado tasas de prevalencia para estos autoanticuerpos:
| Autoanticuerpo | Tasa de Prevalencia en Estudios de FM |
|---|---|
| Serotonina | 73% |
| Gangliósidos | 71% |
| Fosfolípidos | 54% |
| Músculo liso | 55% |
| Músculo estriado | 40% |
| Autoanticuerpos de Sjögren | 32% |
| Glándula tiroides | 19% |
*Las tasas pueden variar entre estudios.
El Estudio Revolucionario en Ratones
Un estudio innovador de 2021 proporcionó una de las pruebas más contundentes hasta la fecha. Los investigadores tomaron anticuerpos (inmunoglobulina G, IgG) de personas con fibromialgia y los inyectaron en ratones. Sorprendentemente, los ratones desarrollaron síntomas similares a los de la fibromialgia:
- Desarrollaron hipersensibilidad al dolor y al frío.
- Se volvieron menos activos.
- Perdieron fuerza en el agarre de las patas.
- Perdieron fibras nerviosas en la piel.
Los investigadores sugieren que la IgG de la fibromialgia pareció atacar células cerebrales de materia blanca (glia), células cerebrales de materia gris (neuronas) y ciertas fibras nerviosas. Esto demuestra cómo la actividad del sistema inmune puede causar síntomas neurológicos. La capacidad de "transferir" la fibromialgia de esta manera es un hallazgo revolucionario que no solo proporciona evidencia sobre la causa de los síntomas, sino que también podría señalar el camino hacia nuevas pruebas de diagnóstico y tratamientos específicos.
Neuroinflamación en Fibromialgia
Varios estudios han confirmado la presencia de neuroinflamación en la fibromialgia. La neuroinflamación es una respuesta inflamatoria dentro del cerebro y la médula espinal (el sistema nervioso central). La inflamación es una respuesta inmune compleja necesaria para la curación, pero cuando se vuelve crónica, puede causar daño tisular, siendo especialmente perjudicial para el sistema nervioso.
La neuroinflamación implica una interacción entre el sistema nervioso y el sistema inmune. La investigación en fibromialgia ha vinculado varias células y moléculas a este proceso. Los componentes neurológicos incluyen microglia, astrocitos y oligodendrocitos, que son células del sistema nervioso. También se ha implicado el factor neurotrófico derivado del cerebro (BDNF), una molécula clave en el aprendizaje y la memoria. Los componentes del sistema inmune incluyen mastocitos, quimiocinas, citocinas proinflamatorias (como el TNFα e interleucinas), macrófagos y células T.
Un estudio de 2021 exploró dónde se localiza la inflamación cerebral en la fibromialgia. Los investigadores encontraron varias áreas con inflamación anormal en comparación con personas sanas en el grupo de control. Algunas de estas áreas desempeñan roles en funciones que a menudo están desreguladas en personas con fibromialgia, como el procesamiento de sensaciones físicas, el movimiento, la función cognitiva superior, la atención, la percepción espacial y la memoria.
Es crucial entender que la neuroinflamación en la fibromialgia parece tener efectos diferentes a la inflamación "típica" en las articulaciones y tejidos blandos que causa dolor en condiciones como la artritis. En la artritis, los tejidos inflamados presionan las estructuras circundantes, causando dolor. La neuroinflamación, en cambio, parece causar problemas neurológicos que conducen a síntomas neurológicos y, lo que es más importante, se cree que está detrás de la sensibilización central, el estado de hipersensibilidad al dolor en el sistema nervioso central que caracteriza a la fibromialgia. Por lo tanto, aunque haya neuroinflamación, el dolor de la fibromialgia no es causado por la inflamación tisular de la misma manera que en la artritis, y por ello, los antiinflamatorios tradicionales a menudo no son efectivos para aliviar el dolor de la fibromialgia.
Neuropatía de Fibra Pequeña (NFP)
Otra pieza del rompecabezas es la neuropatía de fibra pequeña (NFP), que es el daño a los pequeños nervios sensoriales de la piel. Aunque es más conocida en asociación con la diabetes tipo 2, la investigación sugiere que también es común en la fibromialgia.
Al igual que en la fibromialgia, el dolor en la NFP viene y va y se describe como punzante, ardiente, hormigueante o con picazón. La NFP también involucra tipos de dolor anormales como la hiperalgesia (aumento de la intensidad de las señales de dolor) y la alodinia (dolor causado por estímulos que normalmente no deberían doler, como un roce suave).
La NFP y la fibromialgia también comparten otros síntomas comunes:
- Dolor desencadenado por calor o frío.
- Problemas urinarios y/o intestinales.
- Palpitaciones periódicas (taquicardia).
- Ojos y/o boca secos.
- Sudoración anormal.
- Intolerancia ortostática (mareos por una caída brusca de la presión arterial al ponerse de pie).
La investigación sugiere que algunos nervios dañados en la NFP pueden ser parte de procesos antiinflamatorios, lo que podría proporcionar otra explicación para la neuroinflamación observada en la fibromialgia. La NFP típica a menudo comienza con dolor en los pies y se mueve hacia arriba. Se pensaba que solo un pequeño porcentaje de NFP comenzaba con dolor en todo el cuerpo. La asociación entre la NFP y la fibromialgia, que por definición incluye dolor generalizado, podría cambiar esta creencia.
Implicaciones para el Diagnóstico y Tratamiento
Si más investigación valida los hallazgos de autoinmunidad, neuroinflamación y NFP en la fibromialgia, esto podría tener profundas implicaciones. Actualmente, la fibromialgia es a menudo un diagnóstico de exclusión, lo que significa que se diagnostica después de descartar otras afecciones. La identificación de autoanticuerpos o biomarcadores inflamatorios específicos podría conducir al desarrollo de pruebas de diagnóstico objetivas, lo que sería un cambio significativo.
Un estudio de 2022 que buscaba identificar biomarcadores para el diagnóstico y manejo de la fibromialgia encontró que los participantes con FM tenían niveles elevados de 19 proteínas séricas inflamatorias, lo que indica inflamación generalizada.
En cuanto al tratamiento, si se confirma que la fibromialgia tiene una base autoinmune o neuroinflamatoria, esto abriría la puerta al uso de medicamentos inmunosupresores que ya están en el mercado para otras enfermedades autoinmunes. Aunque la seguridad y efectividad de estos medicamentos para la fibromialgia aún deben ser estudiadas, podrían usarse de forma no oficial (off-label) de inmediato, ampliando enormemente las opciones de tratamiento.
Los medicamentos que suprimen la microglia y los astrocitos, que están implicados en la neuroinflamación, podrían ser útiles. Estos incluyen algunos fármacos existentes y otros en desarrollo, muchos de ellos investigados inicialmente para enfermedades neurodegenerativas como el Parkinson.
Además, la neuropatía de fibra pequeña es una afección tratable, y los nervios pequeños tienen la capacidad de regenerarse. Muchos de los tratamientos estándar para la NFP ya se utilizan ampliamente para la fibromialgia, incluyendo medicamentos anticonvulsivos como Lyrica (pregabalina) y Neurontin (gabapentina), inhibidores de la recaptación de serotonina y norepinefrina (IRSN) como Cymbalta (duloxetina) y venlafaxina, y antidepresivos tricíclicos como amitriptilina. Un estudio piloto ha demostrado que el tratamiento con inmunoglobulina intravenosa (IgIV), conocida por ser efectiva contra la neuropatía autoinmune, mejoró la NFP en la fibromialgia, con biopsias que confirmaron una menor daño nervioso después del tratamiento.
La autoinmunidad contra los gangliósidos también sugiere posibles opciones de tratamiento. Los gangliósidos están implicados en la neuropatía de fibra pequeña relacionada con la diabetes, y la investigación preliminar en animales sugiere que los tratamientos dirigidos a los gangliósidos podrían mejorar el dolor neuropático. Actualmente, se están investigando medicamentos llamados inhibidores de la gangliósido GM3 sintasa, que podrían funcionar como medicamentos orales o tratamientos tópicos.
Preguntas Frecuentes sobre Fibromialgia y Autoinmunidad
¿Qué es la fibromialgia?
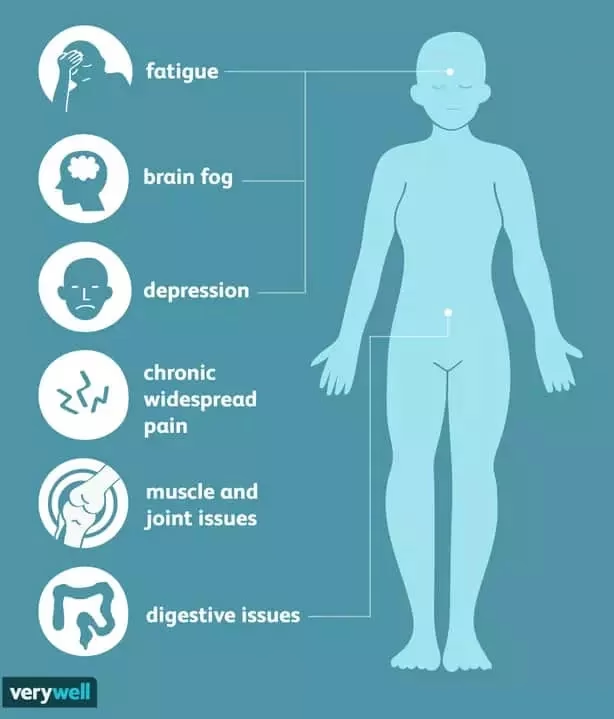
La fibromialgia es una enfermedad crónica caracterizada por dolor musculoesquelético generalizado, fatiga, problemas de sueño, y a menudo, dificultades cognitivas y síntomas emocionales. Se considera un síndrome de sensibilización central.
¿Por qué se sospecha ahora que la fibromialgia es autoinmune?
Investigaciones recientes han encontrado similitudes entre la fibromialgia y enfermedades autoinmunes conocidas, así como evidencia de neuroinflamación, neuropatía de fibra pequeña y la presencia de autoanticuerpos específicos en pacientes con fibromialgia. Un estudio clave demostró que la transferencia de anticuerpos de pacientes a ratones inducía síntomas similares a la fibromialgia.
¿Qué es la neuroinflamación en el contexto de la fibromialgia?
Se refiere a la inflamación que ocurre dentro del sistema nervioso central, específicamente en el cerebro y la médula espinal. A diferencia de la inflamación en las articulaciones, la neuroinflamación en FM parece contribuir a la sensibilización central y los síntomas neurológicos, más que al dolor directo por presión tisular.
¿Qué papel juega la neuropatía de fibra pequeña en la fibromialgia?
La neuropatía de fibra pequeña (NFP) es el daño a los pequeños nervios de la piel. Se ha encontrado que es común en FM y comparte muchos síntomas, incluyendo tipos de dolor anormales como hiperalgesia y alodinia. También puede estar relacionada con la neuroinflamación.
¿Significa esto que hay una cura para la fibromialgia?
Aunque estos hallazgos son muy prometedores y abren nuevas vías para el diagnóstico y tratamiento, aún no se ha encontrado una cura. Sin embargo, una mejor comprensión de la enfermedad como potencialmente autoinmune o neuroinflamatoria podría llevar al desarrollo de terapias más efectivas y dirigidas en el futuro.
Conclusión
La investigación actual está transformando nuestra comprensión de la fibromialgia. La creciente evidencia de que podría ser una enfermedad autoinmune, caracterizada por neuroinflamación y neuropatía de fibra pequeña, y marcada por la presencia de autoanticuerpos, ofrece una nueva esperanza. Estos descubrimientos no solo validan la experiencia de quienes viven con esta compleja afección, sino que también señalan direcciones prometedoras para el desarrollo de herramientas de diagnóstico más precisas y, lo que es más importante, tratamientos más efectivos que podrían aliviar el sufrimiento de millones de personas.
Si quieres conocer otros artículos parecidos a Fibromialgia: ¿Es Realmente Autoinmune? puedes visitar la categoría Radio.